Φλεβική θρόμβωση: Μια «ύπουλη» ασθένεια που μας αφορά όλους

Η 13η Οκτωβρίου έχει καθιερωθεί ως Παγκόσμια Ημέρα Θρόμβωσης, στοχεύοντας στην ενημέρωση και την ευαισθητοποίηση του γενικού πληθυσμού, σχετικά με αυτή την εξαιρετικά επικίνδυνη κατάσταση για το κυκλοφορικό ανθρώπινο σύστημα., καθώς υπολογίζεται ότι ένας στους τέσσερις θανάτους συνδέεται με σοβαρή θρόμβωση. Πρόκειται για μια ύπουλη και απειλητική για την υγεία κατάσταση, η οποία δρα για μεγάλο διάστημα σιωπηλά, δυσκολεύοντας την έγκαιρη αναγνώριση των πρώιμων συμπτωμάτων.
Γι’ αυτό η σωστή συνεργασία του ιατρού με τον ασθενή κρίνεται απαραίτητη και επί εδάφους γνωστών χρόνιων νοσημάτων που ενέχουν αυξημένο κίνδυνο ανάπτυξης θρόμβωσης να λαμβάνει χώρα συστηματική παρακολούθηση του πάσχοντος και να εφαρμόζονται στρατηγικές πρόληψης, μειώνοντας έτσι τον κίνδυνο σοβαρών επιπλοκών.
Τι είναι η θρόμβωση;
Η θρόμβωση είναι μια σοβαρή υγειονομική κατάσταση που συχνά παραμελείται, μια ασθένεια με σοβαρές συνέπειες. Συνδέεται με τις τρεις κύριες αιτίες θανάτου από καρδιαγγειακά νοσήματα παγκοσμίως: το έμφραγμα, το εγκεφαλικό επεισόδιο, την αρτηριακή εμβολή και τη φλεβική θρομβοεμβολική νόσο (εν τω βάθει φλεβοθρόμβωση και πνευμονική εμβολή). Η θρόμβωση είναι υπεύθυνη για το 25% των θανάτων παγκοσμίως. Το έμφραγμα και το εγκεφαλικό είναι γνωστά στο ευρύ κοινό, αλλά λίγοι γνωρίζουν για την αρτηριακή εμβολή, την εν τω βάθει φλεβοθρόμβωση και την πνευμονική εμβολή.
H θρόμβωση είναι η δημιουργία θρόμβου μέσα στα αγγεία, γεγονός που δυσκολεύει την κυκλοφορία του αίματος ή την αποφράσσει τελείως. Με άλλα λόγια, στο αγγείο όπου δημιουργείται η θρόμβωση διακόπτεται η κυκλοφορία, γεγονός που πυροδοτεί μια σειρά συμπτωμάτων.
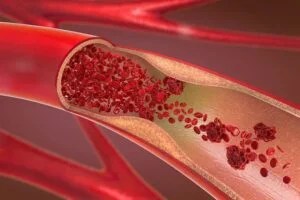
Το έμφραγμα του μυοκαρδίου είναι μια από τις πιο συνηθισμένες συνέπειες της θρόμβωσης. Ένας θρόμβος μπλοκάρει μια αρτηρία που τροφοδοτεί το μυοκάρδιο, προκαλώντας έλλειψη αίματος και οξυγόνου. Αυτό μπορεί να οδηγήσει σε καρδιακή ανακοπή και θάνατο.
Το εγκεφαλικό επεισόδιο είναι άλλη μια κρίσιμη επίπτωση της θρόμβωσης. Ένας θρόμβος που φράζει μια αρτηρία προς τον εγκέφαλο μπορεί να προκαλέσει ισχαιμικό εγκεφαλικό επεισόδιο, με σοβαρές επιπτώσεις, όπως παράλυση ή αναπηρία, ακόμη και θάνατο.
Η αρτηριακή εμβολή είναι μια επείγουσα σοβαρή κατάσταση που μπορεί να απειλήσει τη βιωσιμότητα των άνω και κάτω άκρων, αλλά και ζωτικών οργάνων, όπως το έντερο. Εμφανίζεται, συνήθως, ως αποτέλεσμα της κολπικής μαρμαρυγής, μιας γνωστής καρδιακής αρρυθμίας, όταν ο ασθενής δεν καλύπτεται θεραπευτικά ή καλύπτεται πλημμελώς με αντιπηκτική αγωγή.
Σε κάποιες περιπτώσεις η θρόμβωση αφορά στις επιφανειακές φλέβες (επιπολής φλεβική θρόμβωση) και προκαλεί τοπικά συμπτώματα και σε κάποιες άλλες, η θρόμβωση μπορεί να επεκταθεί και στο εσωτερικό φλεβικό δίκτυο (εν τω βάθει φλεβική θρόμβωση) και τότε αυξάνει ο κίνδυνος της σοβαρότερης επιπλοκής, της πνευμονικής εμβολής, δηλαδή να αποσπαστεί ένα κομμάτι θρόμβου από το πόδι και να φτάσει έως τους πνεύμονες. Η πνευμονική εμβολή είναι μια πολύ σοβαρή κατάσταση, ιδιαίτερα απειλητική ακόμα και για την ίδια τη ζωή του ασθενή.

Τι συμπτώματα δίνει η θρόμβωση;
Πολλές φορές οι ασθενείς παραγνωρίζουν τα σημάδια της θρόμβωσης, με αποτέλεσμα η θρόμβωση να εξελίσσεται με την πάροδο του χρόνου και να οδηγεί σε επικίνδυνες καταστάσεις, δυνητικά απειλητικές για τη ζωή του πάσχοντος. Όταν υπάρχουν συμπτώματα και αναφερόμαστε κυρίως στη θρόμβωση κάτω άκρων, που αφορά το 95% των περιστατικών φλεβικών θρομβώσεων, ο ασθενής εμφανίζει συμπτώματα όπως, ξαφνικός πόνος στη γάμπα ή στο μηρό, αιφνίδιο πρήξιμο στην κνήμη ή στον μηρό, αίσθημα ερυθρότητας στο πόδι ή κοκκινίλα στο δέρμα. Υπάρχουν και συμπτώματα στο αναπνευστικό τα οποία μπορούν να δώσουν ένδειξη θρόμβωσης όπως ο πόνος στην εισπνοή, ο βήχας, η ταχυπαλμία ή αίσθημα λιποθυμίας.
Ποιες είναι οι αιτίες εμφάνισης θρόμβωσης;
Υπάρχουν πολλοί παράγοντες που μπορεί να «πυροδοτήσουν» την εμφάνιση θρόμβωσης, καθώς και πολλά νοσήματα στο πλαίσιο των οποίων, επίσης, ευνοούνται οι θρομβώσεις. Για παράδειγμα, ο καρκίνος εξαπλασιάζει την πιθανότητα εμφάνισης θρόμβωσης. Επίσης, θρομβώσεις εμφανίζονται κατά τη διάρκεια ή αμέσως μετά από μεγάλες χειρουργικές επεμβάσεις, ιδιαίτερα όταν αυτές συνδυάζονται με μεγάλα διαστήματα ακινησίας. Αξίζει να σημειωθεί ότι ως και το 60% όλων των περιστατικών φλεβικής θρομβοεμβολής συνδέονται με νοσηλεία, η οποία περιλαμβάνει και ακινησία. Γι’ αυτό στους ασθενείς που έχουν υποβληθεί σε σοβαρές χειρουργικές επεμβάσεις, όπως είναι η ολική αρθροπλαστική ισχίου και γόνατος, κατάγματα ισχίου και σπονδυλικής στήλης, καθώς και σε όσους έχουν υποστεί σοβαρό τραύμα, συνιστάται η προληπτική χορήγηση αντιπηκτικών φαρμάκων.
Επιπρόσθετα, υψηλό κίνδυνο θρομβώσεων εμφανίζουν οι ασθενείς με ηπατική ή νεφρική ανεπάρκεια και όσοι πάσχουν από θρομβοφιλία (γενετική προδιάθεση για θρόμβωση) ή ρευματικά νοσήματα. Άλλες καταστάσεις που ευνοούν τις θρομβώσεις, είναι η παχυσαρκία, η παρατεταμένη ακινησία του ασθενούς, όπως για παράδειγμα τα πολύωρα ταξίδια με αεροπλάνα, η ορμονική θεραπεία στις γυναίκες ή η εγκυμοσύνη, οικογενειακό ιστορικό θρόμβωσης και το κάπνισμα.

Πώς η φλεβική θρόμβωση οδηγεί σε μεταθρομβωτικό σύνδρομο;
Η παρουσία θρόμβου μέσα σε μια φλέβα έχει τις ακόλουθες συνέπειες:
Α) Κατ’ αρχάς, ο θρόμβος, καθώς διαλύεται, προκαλεί βλάβη στις φλεβικές βαλβίδες με τις οποίες έρχεται σε επαφή. Η καταστροφή των βαλβίδων οδηγεί στην ανικανότητα του φλεβικού συστήματος να υποστηρίξει την στήλη του αίματος, την οποία η βαρύτητα στέλνει προς τα κάτω, όταν ο ασθενής βρίσκεται στην όρθια θέση. Έτσι, το φλεβικό σύστημα αποτυγχάνει στην ομαλή μεταφορά του αίματος από το πόδι προς την κοιλιά με αποτέλεσμα μεγάλη ποσότητα αίματος να “λιμνάζει” στο κάτω άκρο. Η κατάσταση αυτή περιγράφεται ως φλεβική ανεπάρκεια του εν τω βάθει συστήματος.
Β) Ο θρόμβος μέσα σε μία φλέβα, σπάνια διαλύεται ικανοποιητικά. Αυτό που συνήθως συμβαίνει είναι η δημιουργία μικρών καναλιών μέσα στον θρόμβο με αποτέλεσμα την δημιουργία διαφραγμάτων στην θέση που αρχικά ήταν ο θρόμβος. Τα διαφράγματα αυτά αποτελούν ένα είδος ουλής που αποφράσσει ουσιαστικά τον αυλό της φλέβας και δεν επιτρέπει την ομαλή ροή του αίματος μέσα από αυτή.
Τα δύο αυτά φαινόμενα, της ανεπάρκειας και της απόφραξης προκαλούν σε διαφορετικό βαθμό ανά περίπτωση την εκδήλωση του συνδρόμου. Όταν συνδυάζονται, οι συνέπειες, συνήθως, είναι πολύ σοβαρές.
Αρκεί μια συντηρητική θεραπεία για την αντιμετώπιση του μεταθρομβωτικού συνδρόμου;
Το μεταθρομβωτικό σύνδρομο παροδοσιακά αντιμετωπίζεται συντηρητικά με κάλτσες διαβαθμισμένης συμπίεσης και άλλα συντηρητικά μέτρα στην λογική, πάντα, της συμπίεσης. Πρακτικά, η νόσος υποθεραπεύεται αλλά τα συντηρητικά μέτρα δεν προσφέρουν παρά ελάχιστη ανακούφιση στον άρρωστο, ο οποίος παραμένει με χαμηλότατο επίπεδο ποιότητας ζωής, ακόμα και σε περίπτωση άριστης συμμόρφωσης με την χρήση των ειδικών καλτσών.
Πώς αντιμετωπίζεται το μεταθρομβωτικό σύνδρομο χειρουργικά;
Η πραγματική θεραπεία, σήμερα, του μεταθρομβωτικού συνδρόμου είναι χειρουργική με επέμβαση στο εν τω βάθει φλεβικό σύστημα. Υπάρχουν τρεις προσεγγίσεις για την αντιμετώπιση του μεταθρομβωτικού συνδρόμου ανάλογα το είδος και περιοχή της βλάβης.
Όταν η βλάβη, λόγω της παλαιάς θρόμβωσης, περιορίζεται στην λαγόνιο φλέβα, η σύγχρονη αντιμετώπιση γίνεται με τοποθέτηση ενδοαυλικού μεταλλικού νάρθηκα (stent) στην παθολογική φλέβα, με αποτέλεσμα την διάνοιξή της και την αποκατάσταση της φλεβικής κυκλοφορίας.
Στην περίπτωση της μηριαίας φλέβας η αντιμετώπιση γίνεται πιο πολύπλοκη. Εκεί απαιτείται χειρουργικός καθαρισμός της φλέβας με ανοιχτή χειρουργική επέμβαση, γνωστή στην βιβλιογραφία ως «ενδοφλεβεκτομή» (“endovenectomy”). Με τον τρόπο αυτό, αφαιρείται η ουλή που αποφράσσει την φλέβα και η οποία είναι αποτέλεσμα της μη ικανοποιητικής διάλυσης του θρόμβου. Με αυτό τον τρόπο αποκαθίσταται ο αυλός της φλέβας, άρα και η φλεβική κυκλοφορία μέσα από αυτό. Εν συνεχεία, μέσα από την ανοιχτή πια φλέβα, στον ίδιο χειρουργικό χρόνο, γίνεται η τοποθέτηση του stent στην λαγόνιο φλέβα.
Ο συνδυασμός ανοιχτής επέμβασης και ενδαγγειακής αποκατάστασης βλαβών σε διαφορετικά φλεβικά τμήματα, στον ίδιο χειρουργικό χρόνο, καλείται «υβριδικό χειρουργείο» και αποτελεί ένα χαρακτηριστικό παράδειγμα αρμονικής συνεργασίας διαφορετικών προσεγγίσεων μιας νόσου, όπου η μία τεχνική συμπληρώνει την άλλη για το καλύτερο δυνατό αποτέλεσμα.

Μπορούμε να προλάβουμε τη θρόμβωση;
Η πρόληψη της θρόμβωσης είναι σημαντική. Η υιοθέτηση ενός πιο υγιεινού τρόπου ζωής με μείωση του σωματικού μας βάρους, τροποποίηση της διατροφής μας (μείωση λιπαρών και εφαρμογή της μεσογειακής διατροφής), αύξηση της σωματικής μας δραστηριότητας (π.χ. περπάτημα κάθε ημέρα), θα μας προφυλάξουν σημαντικά από τη θρόμβωση σε πολλές περιπτώσεις.
Το 2024, με αφορμή τα 10 χρόνια από τον ορισμό της Παγκόσμιας Ημέρας Θρόμβωσης στις 13 Οκτωβρίου, διεξήχθη στη χώρα μας η ενημερωτική καμπάνια «Κινήσου ενάντια στη θρόμβωση», που διήρκεσε ως το 2025 με στόχο να ενθαρρύνει τους ανθρώπους να σηκωθούν και να κινηθούν, για να αυξήσουν την κυκλοφορία του αίματος, κάτι που μπορεί να βοηθήσει στη μείωση του κινδύνου δημιουργίας θρόμβων αίματος.
Σε κάθε περίπτωση, η αντιμετώπιση της θρόμβωσης απαιτεί άμεση προσοχή. Η ενημέρωση του κοινού για τους κινδύνους και τα συμπτώματα από τον οικογενειακό ιατρό είναι ζωτικής σημασίας, καθώς η έγκαιρη διάγνωση και θεραπεία μπορούν να σώσουν ζωές και να αποτρέψουν τις σοβαρές επιπτώσεις που συνδέονται με αυτήν την ύπουλη ασθένεια.